轻度的鼾声对人体影响不大,引起医学界特别关注的鼾症是睡眠中伴有呼吸暂停综合征(SAS),其发生原因是由于呼吸道的阻塞,当呼吸时空气经过的部位即鼻、鼻咽和咽喉出现某种异常,如鼻炎、鼻中隔偏曲、扁桃体肥大、软腭松弛及舌根、下颌的疾患等阻碍了空气的正常通过,当气流通过这些狭窄部位时,咽部结构震动由此产生鼾声和睡眠呼吸暂停。
阻塞性睡眠呼吸暂停(OSA)因为在睡眠中存在打鼾,伴鼾声有呼吸暂停、睡眠质量下降,因此白天犯困、嗜睡的情况较多,还会出现神经方面的症状,比如注意力不集中、记忆力下降、易怒、焦虑或抑郁等。因为OSA患者缺氧等状况持续存在,因此对多系统有不良影响,下图列举了其可能的影响范围。
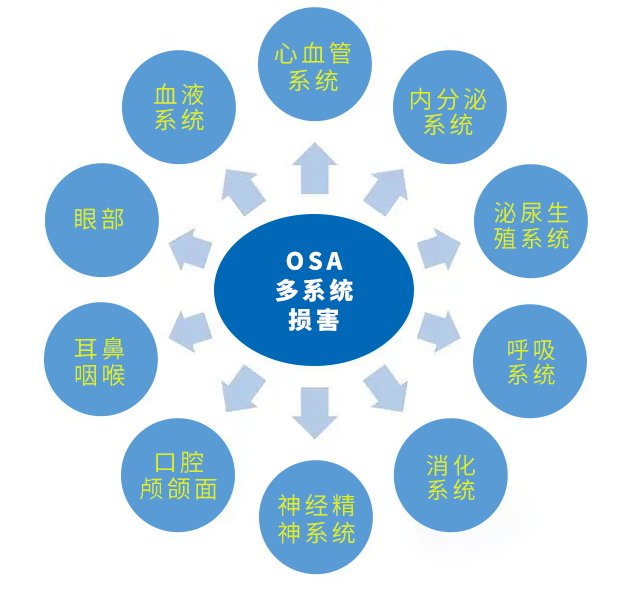
1. 内分泌系统:可导致胰岛素抵抗、糖代谢异常,甚至引发糖尿病;血脂代谢异常;代谢综合征。
2.心血管系统:在高血压患者中,可能出现顽固性高血压,血压的昼夜节律异常,表现为非杓型甚至反杓型;对于冠心病患者来说,可能出现夜间心绞痛症状。
3.神经与精神系统:因为导致大脑缺氧,可使得认知功能损害,患者还会出现情绪障碍。
4. 口腔颅颌面:因为打鼾,可能导致患者面容改变,成人OSA 较常见长面、下颌角增大、下颌后缩、舌骨后下位、舌体和软腭长且肥厚等。
5. 耳鼻咽喉:可引起听力下降;鼻炎、咽炎与OSA可能互为因果。
OSA和2型糖尿病
增强胰岛素抵抗:OSA患者相比健康人群,发生高血糖、胰岛素抵抗和2型糖尿病的几率更高。睡眠中氧饱和度下降与空腹血糖和OGTT后2小时血糖有关,也就是说胰岛素抵抗与OSA严重程度呈正相关。更重要的是,对于非肥胖的人群来说,两者的相关性一样成立。
影响血糖控制:OSA引起低氧血症不仅导致胰岛素抵抗,还会影响胰岛β细胞和细胞内ATP的合成,从而抑制胰岛素分泌。另一方面,低氧血症促进交感神经兴奋,可以导致血糖升高,并且通过增加肝糖原分解和糖异生作用导致葡萄糖耐量受损。而且,OSAS患者因为睡眠障碍导致白天嗜睡,因此会延长总睡眠时间,减少活动和能量消耗,增加体重和脂肪沉积,异位脂肪沉积和肥胖症状加重,会进一步加重胰岛素抵抗的发生率和高血糖。
因此,OSA虽然看似呼吸系统的疾病,也影响着内分泌系统,引发或加重肥胖和糖尿病等相关疾病。最近的一项Meta分析也显示AHI指数(指呼吸暂停-低通气指数,用来评估OSA严重程度)是胰岛素抵抗和2型糖尿病的独立危险因素。针对16项队列研究数据进行二元Meta分析得出,OSA合并2型糖尿病的集合相对风险为1.4(95%CI,1.32-1.48),以AHI为参数,每小时呼吸暂停次数超过5次的相对风险为1.08(95%CI,1.01-1.14),OSA与2型糖尿病风险呈线性正相关。
糖尿病合并睡眠呼吸暂停怎么办?
● 减肥:首先肥胖和睡眠呼吸暂停互相影响,通过运动和饮食调节等方式将体重控制下来非常重要,比较轻的OSA可以在生活方式的干预下获得缓解。
● 改变睡眠姿势:许多OSA是体位依赖性的,仰卧位时最易出现。因此,我们应尽量采用侧位睡觉,减少仰卧睡眠时间。
● 持续气道正压通气治疗(CPAP):是中重度阻塞性睡眠呼吸暂停(OSA)的一线治疗,也推荐于轻度但症状明显患者以及并发某些合并症的患者,但一部分人可能因为某种原因不能忍受这种疗法。对于那些没有使用CPAP的患者,还有其他的选择,如口腔器械和耳鼻喉科手术。但是在宣布放弃使用CPAP之前,你必须给自己至少两到四周的时间来适应鼻罩和气压。确保鼻罩舒适,加湿器工作。一旦你适应了治疗,坚持是最重要的因素。





